Di Alessandra Orlacchio – Giugno 2019 I reni promuovono il corretto funzionamento del corpo, ecco i segni che indicano che non funzionano come dovrebbero e come intervenire per mantenerli in salute. […]
Alimenti a Fini Medici Speciali: definizione e classificazione
Il Regolamento (UE) 609/2013 (art. 2.2.g) propone la seguente definizione per gli Alimenti a Fini Medici Speciali (AFMS): “un prodotto alimentare espressamente elaborato o formulato e destinato alla gestione dietetica di pazienti, […]
Cambiamenti della pelle geriatrica: cosa è normale e cosa non lo è?
POSTED ON MAGGIO 10, 2019BY POSTED IN IL DITO NELLA PIAGA Succede la pelle , sia che si tratti di farmaci (anticoagulanti, steroidi, antibiotici, vasocostrittori, antidepressivi – per citarne alcuni), scarsa nutrizione o disidratazione, […]
Lesioni da pressione, cosa sono e come si classificano
WOUND CARE
di Aislec
Per ulcera da pressione o lesione/danno da pressione s’intende una lesione localizzata alla cute e/o al tessuto sottostante, solitamente localizzata su una prominenza ossea, come conseguenza diretta di una elevata/prolungata compressione, o di forze di taglio o stiramento, che determinano uno stress meccanico ai tessuti e la strozzatura dei vasi sanguigni (EPUAP/NPUAP, 2016).
La stadiazione delle lesioni da pressione
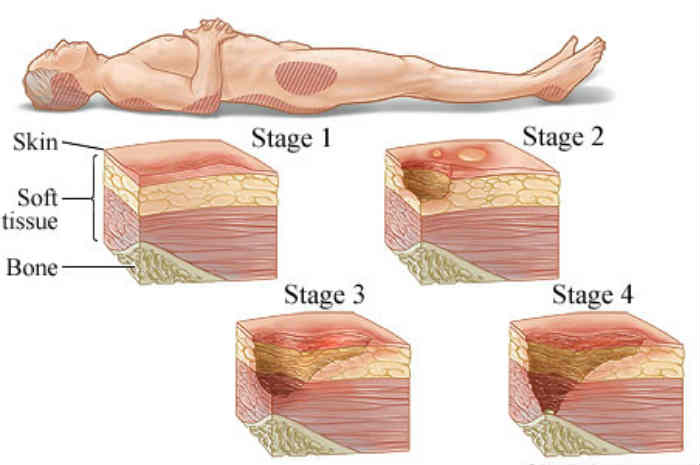
Le lesioni da pressione (LdP) – oggi non più chiamate piaghe da decubito anche al fine di identificare il principale processo fisiopatologico che porta alla loro insorgenza – si sviluppano generalmente in corrispondenza di salienze ossee e vengono ordinate per gradi o stadi al fine di classificare il grado di danneggiamento osservato nel tessuto.
Il sistema internazionale di classificazione delle Ulcere da Pressione elaborato dalla National Pressure Ulcer Advisory Panel (NPUAP), European Pressure Ulcer Advisory Panel (EPUAP) e dalla Pan Pacific Pressure Injury Alliance (PPPIA), stabilisce differenti stadi o categorie di lesione da pressione.
La suddetta stadiazione deve essere impiegata per la valutazione iniziale della profondità, ma non può essere assolutamente impiegata per monitorarne la guarigione (stadiazione inversa).
Eziologia delle lesioni da pressione, i fattori implicati
La causa dell’insorgenza delle LdP è naturalmente correlata alla pressione esercitata sulla cute e sui tessuti sottocutanei, ma diversi sono i fattori predisponenti o indirettamente responsabili. Per maggiore chiarezza si usa distinguerli in:
- fattori estrinseci: forze di attrito e di taglio e l’aumento della temperatura e dell’umidità della cute (microclima avverso);
- fattori intrinseci: fattori inerenti al paziente responsabili di una scarsa perfusione tissutale, di una ridotta percezione sensoriale e di una insufficiente introduzione di principi nutritivi.
Le LdP possono insorgere sia quando le aree corporee entrano in contatto con superfici di appoggio che esercitano alti livelli di pressione di breve durata, sia con bassi livelli di pressione di lunga durata.
La capacità della pressione di sviluppare LdP si correla e deriva principalmente dai fattori di rischio intrinseci ed estrinseci precedentemente descritti.
Una revisione della letteratura indica che le LdP si sviluppano tra la prima ora e le 4-6 ore successive ad un carico continuato.
La comprensione di tali meccanismi ci permette di spiegare le possibili differenze nello sviluppo delle LdP, distinguendole in superficiali e profonde (WUWHS, 2016):
- le LdP superficiali sono generate da fattori che alterano le caratteristiche fisiche della cute, che agiscono unitamente all’azione di forze di taglio e di pressione, provocando la progressione del danno in profondità, quindi dall’esterno verso l’interno, dall’alto verso il basso;
- le LdP profonde sono imputabili alla pressione e alle forze di taglio che causano compressione dei tessuti profondi in prossimità di una sporgenza ossea. In tal caso la lesione origina dal basso per poi estendersi verso l’alto.
Le complicanze che possono derivare dalle lesioni da pressione
Il paziente con LdP può andare incontro più frequentemente alle seguenti complicanze (Calosso A.2004):
- disidratazione, anemia, squilibri idroelettrolitici e deplezione proteica;
- sepsi ed osteomielite (inerenti al III e IV stadio e nelle ulcere chiuse) che rappresenta il 38% di causa di mortalità nelle persone anziane e nei portatori di lesioni multiple;
- infezioni: nel 30% dei casi si tratta di batteriemia polimicrobica rappresentata da germi Gram-negativi, come il Proteus mirabilis, l’Escherichia coli, lo Pseudomonas aeruginosa e la Klebsiella e da germi anaerobi come il Bacteroides fragilis.
Le sedi a rischio di sviluppare lesioni da pressione
Le lesioni da pressione si possono sviluppare potenzialmente in tutti i punti di contatto del corpo con il piano di appoggio: l’immobilità costituisce un fattore maggiormente predisponente l’insorgenza.
Negli adulti i siti più comuni sono il sacro e il tallone; nei bambini e neonati l’area maggiormente esposta è rappresentata dalla cute che ricopre l’osso occipitale.
Altre sedi predisposte al rischio di insorgenza di LdP sono:
- ischio;
- caviglia;
- gomito;
- anca.
Una menzione a parte meritano i dispositivi medici (sondini naso-gastrici, tubi per tracheostomia, stecche per immobilizzazione, ecc.), che possono causare lesioni da pressione sui tessuti molli, irritazione o danneggiamento della cute.
Articolo a cura di:
Peghetti Angela, Seri Roberta, Iacoviello Arianna
Prevenzione delle lesioni da decubito nel paziente mieloleso
La prevenzione delle lesioni da decubito nel paziente mieloleso è un argomento spesso trascurato, l’opinione più diffusa sulle LdD è quella che riguardino esclusivamente il paziente anziano, purtroppo non è […]
Vulnologia: tra organizzazione a rete, innovazione e problematiche cliniche
Ha suscitato il vivo interesse dei numerosi operatori della sanità intervenuti il convegno svoltosi oggi ad Alessandria dal titolo Vulnologia: tra organizzazione a rete, innovazione e problematiche cliniche.
Organizzato dall’ASL AL, il convegno ha visto tra i relatori personalità di spicco della sanità alessandrina, come Gilberto Gentili, Direttore Generale dell’ASL AL, Roberto Stura, Direttore del Distretto Sanitario di Alessandria-Valenza, Maria Elisena Focati, Direttore Di.P.Sa., ma anche esperti di livello nazionale quali Claudio Ligresti, Specialista in Chirurgia Plastica, Direttore Italian Accademy Wound Care – Polo Universitario Asti, Massimiliano Paolinelli, Dirigente Medico di Dermatologia e Venereologia ASUR Marche AV2 Senigallia (AN), e Aldo Crespi, Responsabile S.S.V.D. Assistenza Territoriale Ambulatoriale e Domiciliare, Asl Novara. Proprio quest’ultimo ha dato avvio alla prima sessione dei lavori illustrando l’esperienza dell’ASL di Novara in materia di vulnologia, disciplina non ben definita, a metà strada tra le competenze del medico e quelle dell’infermiere, che si occupa di curare le lesioni da decubito e le ulcere in genere. Il paziente affetto da tali lesioni ha bisogno dell’equipe di professionisti che si facciano carico del suo problema con un approccio multidisciplinare.
Ed è il paziente colpito dal vulnus (in latino “ferita”) ad essere al centro, mentre il gruppo degli operatori sanitari gli ruota intorno, secondo il modello proposto da Ligresti. Questa è una patologia che colpisce principalmente gli arti inferiori e i pazienti diabetici, donne in percentuale maggiore, e si può affrontare con diverse terapie innovative.
Secondo Paolinelli questo tipo di patologia si presta in modo particolare all’idea di integrazione ospedale-territorio attraverso un’organizzazione a rete ed un approccio innovativo che vede come figura cardine quella dell’infermiere.
Paola Mancino, Coordinatrice della Rete Vulnologica ASL AL, ha illustrato il funzionamento dei sette ambulatori di cui è costituita, collocati sui quattro distretti sanitari dell’Azienda. Gli infermieri specializzati in vulnologia lavorano in collaborazione con i medici specialisti sia in ambulatorio, sia al domicilio del paziente, sia nelle RSA, le case di riposo. Questo modello, attivato sul territorio nel 2016, ha prodotto dati di attività ragguardevoli, se si pensa che a dicembre 2017 si annoveravano 2.885 lesioni da pressione curate in ambulatorio, 9.267 tra assistenza domiciliare –ADI- e RSA, in tutto 14.427 prestazioni infermieristiche ad alta intensità, di cui solo 1.767 hanno richiesto l’intervento del medico.
La seguente tavola rotonda, cui hanno preso parte Salvatore Bellinceri ex Presidente IPASVI di Alessandria , Mauro Cappelletti, Presidente Ordine Medici di Alessandria, Maria Elisena Focati e Massimo Guazzotti, Responsabile S.S. Vulnologia ASL AL, ha visto articolarsi il dibattito sulla vulnologia tra scienza e fantascienza, da cui è emersa la necessità che medici ed infermieri imparino a lavorare insieme, e che gli infermieri acquisiscano una formazione specialistica da condividere con l’equipe. E’ fondamentale che si guardi al bisogno del malato, che può essere soddisfatto soprattutto con un lavoro di rete, perché lavorare insieme aumenta la qualità della prestazione sanitaria e l’efficacia della cura.
Sul concetto di “rete” ha concluso Gentili, mettendo in guardia dalla tentazione di abusarne, ma affermando che si tratta di un insieme di responsabilità e di autonomie condivise, perché non sono il numero e la tipologia di professionisti che contano, ma offrire al paziente la risposta appropriata in ogni fase del percorso terapeutico.
Malnutrizione e lesioni: ecco la correlazione diretta!
IVAN SANTORO WOUND CARE E LESIONI CUTANEE 05 FEBBRAIO 2018 Nel corso degli anni, la valutazione di quanto lo stato nutrizionale di un paziente incida sul rischio di comparsa di […]
immobilità e lesioni
Quando una persona è allettata, il peso del corpo schiaccia la pelle che si trova tra le ossa e il materasso. La conseguenza è: La riduzione o il blocco della […]

